過日、当院以外に通院中と思われるリブレユーザーの患者さんから、
当院のホームページに下記のお問い合わせメールが入りました。
病院側が
「血液の採取を日に4回して、毎月受診しなければ、リブレが保険適応にならない。」
と言われて、私が
「リブレをはめて、血液も採取するのは無駄と思える。」
と言っても
「それが医療の規則である。」
との返事です。それは、事実なのでしょうか?
陣内病院の1型の患者さんもリブレをつけて、日に四回の採血をしているのかを教えてください。
どうぞよろしくお願いします。
お返事をご指定の携帯メールのアドレスに送信させていただいたのですが、
お使いの携帯にて、PCからのメールがブロックされている模様で、
送信ができませんでしたので、こちらでお返事させていただきますね!
お尋ねいただきました件ですが、
貴方の「納得いかない!」というお気持ち、非常によくわかります。
「せっかく簡単に血糖値がわかる持続測定機つけてるのに、
なんで面倒な指先穿刺の測定しなきゃいけないのよ!」
というのは、正直、我々医療者も全く同じ思いでおります。
ただ、これには「現時点でのリブレの限界」という事情がありまして。
少し長くなりますが、以下ご説明させていただきますね。
リブレは、正規の持続血糖測定(CGM)より
低価格で手軽に血糖日内変動の動向が把握できる、
〜という点で従来にない画期的な新しい血糖測定器でありますが、
従来になかったが故に、現時点での保険診療における位置付けが、
「あくまで『簡易』測定機器であり、従来の血糖測定機器の『補助』器具である」
〜という治療機器としては微妙な位置付けとされています。
リブレは間質液(体液)中に含まれる糖質の増減が、
血液中の糖質の増減トレンドをおおよそ反映している、
という性質を利用した測定器になります。
「おおよそ反映している」ということは、
間質液と血液中のブドウ糖の数値はイコールではない、ということです。
間質液(組織液)のブドウ糖量の変動は、
静脈血よりも5~10分ほど遅れる傾向があり、
なおかつ、急激に血糖が上昇もしくは下降する局面では、
誤差が生じる傾向があります。
リブレでは、この誤差を補正するため、
測定した間質液(組織液)のブドウ糖量を
アボット社が独自に開発した計算式により算出した
血糖値の「近似値」を測定結果としてモニタに表示していますが、
それでも、実際の血糖値とリブレの検査数値はズレることがあります。
例えばこちら。食後の血糖値に現れた誤差の一例。
昼食後の14:20、リブレでは218の血糖値が、
14:21に測定した血糖自己測定(SMBG)では165になっています。
その差、53。
当院のリブレの担当者に確認しましたところ、
陣内病院でリブレ使用中の患者において、
血糖自己測定(SMBG)とリブレの数字で誤差が出やすいのが、
まず、血糖値が70mg/dL以下のところ。
ここではリブレは低めに数字を出してくるそうで。
次に誤差が出やすいのが、血糖値が200~300mg/dLを超えるところ。
ここはリブレが高めに数字を出す傾向があるそうです。
また常にリブレの数字が50mg/dLくらい低めに出た事例もあるそうです。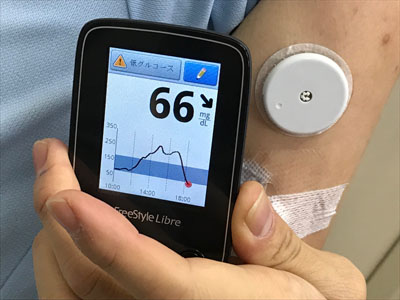
この状態で、リブレの数字だけで判断して
補食やインスリンの追加打ちを行ってしまいますと、
数字が大きく表示されてしまった場合には、
インスリンを多く打ち過ぎてしまうことになりますし、
数字が低く表示されてしまった場合には、
補食で余計に血糖を上げてしまうことになります。
かえって血糖変動を不安定な状態にしてしまうことに繋がりかねません。
従って、処置が必要となるレベルの高血糖や低血糖の数値が出た場合には、
一度、指先からの血糖自己測定(SMBG)で再確認していただいてから
処置をとっていただくことが
治療の安全性を担保する上では必須になってきます。
『リブレをはめて、血液も採取するのは無駄』なのではなく、
現状、必要なことである、ということがご理解いただけるかと。
2年前のリブレ発売時、患者さんにお渡しする前の段階でリブレの体験装着された
稗島Drの空腹時の血糖チェックの図。
この辺は、当然、厚労省も把握されてまして、
患者さんの安全を考えたからこそ、
現段階では、リブレを血糖自己測定(SMBG)の『補助器具』として位置付け
必ず血糖自己測定と併用するように設定しているものと思われますし、
リブレの使用説明やホームページにもその旨をしっかり明記するよう
指導されているものと思われます。
あともう一つ、「納得いかない!」のは、
1日「4回」測定しなければならない血糖自己測定の回数の問題ですね。
こちらは、保険点数設定の都合上、というところが絡んでまいります。
保険診療上、リブレが血糖自己測定(SMBG)の『補助器具』扱いとなっているがために、
現時点では、健康保険の点数も、
「血糖自己測定器加算の料金でリブレのセンサー代も賄ってくださいね」
という、セット価格的な設定になっているため、
リブレを1か月フルにご使用いただく場合には、
1日「4回」の血糖自己測定(SMBG)の管理料をいただけないと、
病院側が赤字になってしまうという苦しい事情があります。
この状況を受け、陣内病院でも、
健康保険を使ってリブレを使用いただく場合には、
1型患者さんには、1日4回の血糖自己測定(SMBG)の算定で
リブレセンサー2箱(4週分)、
2型患者さんには、1日2回の血糖自己測定(SMBG)の算定で
リブレセンサー1箱(2週分)、
といった処方にて、日内変動を確認いただいているところです。
ということで、陣内病院でも、1ヶ月フルでリブレをお使いいただく方には、
1日4回の血糖自己測定(SMBG)がセットとなっております。
ここは正直、今は「保険規則ですから」としか説明のしようがなかったりします。
できれば、血糖自己測定(SMBG)とは別項目として、
リブレ単独での保険点数化をしてほしいところですよね。
そうすれば、Drが、患者さん個々の血糖管理の習熟度や必要に応じて
どの血糖モニターツールを用いるかを選択できるようになります。
今後は、リブレ以外の
フラッシュグルコースモニタリングシステム(FGM)の機器も
上市されていくでしょうし、
メーカーさんの開発努力で精度も上がってくるはずです。
この辺は、点数改正で検討されることを期待!です。
こちらも2年前のリブレ新発売時、陣内病院の職員勉強会にて
杉山Drはじめてのリブレセンサー装着!の図。
ご質問にありました病院職員さんの「それが医療の規則である。」を
しっかり説明しますと、これだけの長さの説明になっちゃいまして。
さらに出来うるならば、下記のリンク先の内容なんかも、
お伝えしたいな〜と思ってしまうわけですが。
参考)テルモ株式会社提供「血糖自己測定(SMBG)をよく知ろう!」
こちらはtaroさんの2016年リブレ発売当時の検証企画
「FGM(リブレ)とCGM(iPro)との同時測定比較」中の写真。
陣内病院では、新しいデバイスが出ると、
Drやスタッフ自ら身体をはったyoutuber的(笑)検証企画が始まりまして、
安全性や特性を確認した後に、当院採用機器とし患者さんにオススメしております。
質問者さまの病院職員さんも、
おそらくこの辺まで詳細説明出来る時間がなくて
端折って「医療の規則」と説明してしまわれたんでしょうが、
こういう質問をいただいた時って、患者さんに、
デバイスの機能の限界と活用のノウハウを説明することによって、
血糖コントロールのコアな部分を理解していただけるとっても良い機会だと思いますので、
医療者の方におかれましては、
ぜひ、時間をかけてしっかり説明してあげていただきたいな〜というのも
この場を借りて希望として述べさせていただきます。
さて、今回取り上げましたリブレは、
ユーザーにとっても医療機関にとっても、
絶対的に『完璧』な測定器というわけではないのですが、
それでも我々がリブレを患者さんに使用いただく理由は、
やはり、血糖の日内変動のおおまかな傾向が把握できること、
自覚していない低血糖や高血糖を知る手がかりになる、ということが、
血糖コントロールを組み立てる上で、
非常に参考になり有益である、ということに尽きます。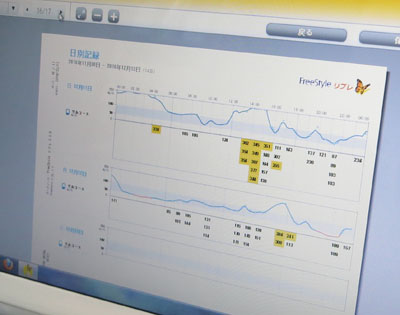
不測の大きな血糖変動を『想定の範囲内』として、
できるだけ血糖変動をフラットにコントロールすることで、
全身の細胞に必要十分な量の糖エネルギーを供給すると同時に、
余分な糖で神経や血管を傷つけることなく、しなやかに保っていくことは、
様々な合併症を予防するだけでなく、
がん予防や認知症予防にも繋がることがわかってきています。
健康寿命を保つ上でも
血糖モニタリングが果たす役割は非常に大きいです。
こうしたリブレの有用性については、
リブレユーザーの皆さんや、専門医の先生方の声が、
厚労省にもちゃんと伝わっているはずですので、
今後の保険点数改定では、
より患者さんのニーズにあった設定になっていくものと思います。
また、血糖モニタリングについては、
糖尿病のない方にも有用性がありまして。
中高年に差し掛かりますと、代謝機能の「老化」という部分で、
食後過血糖、結構多くの方で現れてまいります。
リブレって、そこを自覚する手がかりにもなります。
ただ、ここは、もちろん保険診療の対象外ですので、
将来的には、リブレのような機器が、保険治療機器としてだけではなく、
血圧計のようなご家庭での健康管理のツールとして
広く一般に使用されるようになると
「未病」段階での改善確率もupするかと。
この辺りも期待したいところですね。

リブレだと、このような皮のコートの上からでも、かざすだけで血糖値の確認が可能!
このお手軽感は一度味わうと手放し難いデス。
質問者さまにおかれましてはHbA1cが6.6%との由、
かなり優秀な血糖コントローラーでいらっしゃるので、
上記のリブレの特性が認識できれば、
さらにうまくリブレでの測定値を活用し、
より良いコントロール方法を組み立てていただけるものと確信します。
もうしばらくはお互い、
微妙に納得いかない状況が続いていくわけではありますが、
とりあえずは今のリブレで取れるメリット、最大限に活かしていきましょうね!








